Хондромаляция надколенника
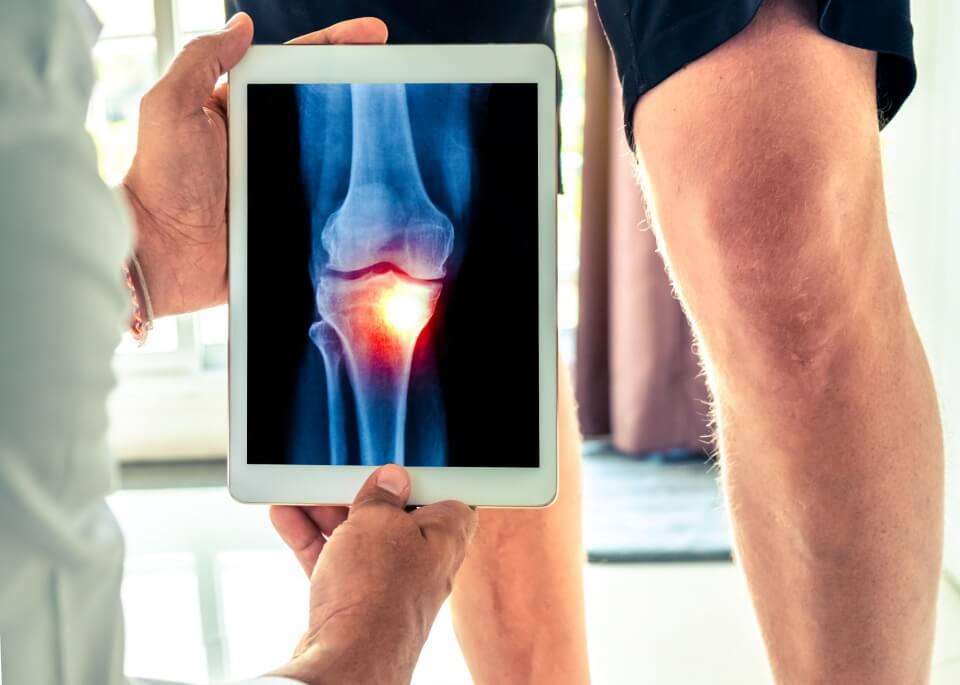
Хондромаляция надколенника: диагностика и лечение в клинике ортопедии и травматологии
Информация для пациентов:Хондромаляция надколенника — это дегенеративное заболевание коленного сустава, при котором происходит размягчение и разрушение суставного хряща, расположенного на задней поверхности надколенника (коленной чашечки). Данное состояние является одной из частых причин болевого синдрома в передней части коленного сустава и может существенно снижать качество жизни пациентов. Заболевание встречается преимущественно у лиц в возрасте от 20 до 40 лет, однако возникает и у других возрастных групп.
Запись на прием к ортопеду: Если вас беспокоит боль в коленном суставе, вы можете записаться на консультацию к специалисту нашей клиники. Оставьте заявку на сайте или позвоните по телефону. Мы перезвоним в удобную для вас дату и время.
Что такое хондромаляция надколенника?
Хондромаляция надколенника развивается в результате постепенного износа хрящевой ткани, которая выполняет важную роль амортизатора между костями. Хрящ надколенника защищает кость от повреждений при движении и снижает трение. При хондромаляции структура хряща нарушается, запускается дегенеративный процесс в тканях, что приводит к боли, воспалительным реакциям и затруднению движения. Патологический процесс носит прогрессирующий характер и требует своевременного обращения к специалисту.
Из-за чего возникает боль?Болевой синдром развивается вследствие разрушения хрящевой ткани и воспаления окружающих структур сустава.
Классификация и степени хондромаляции
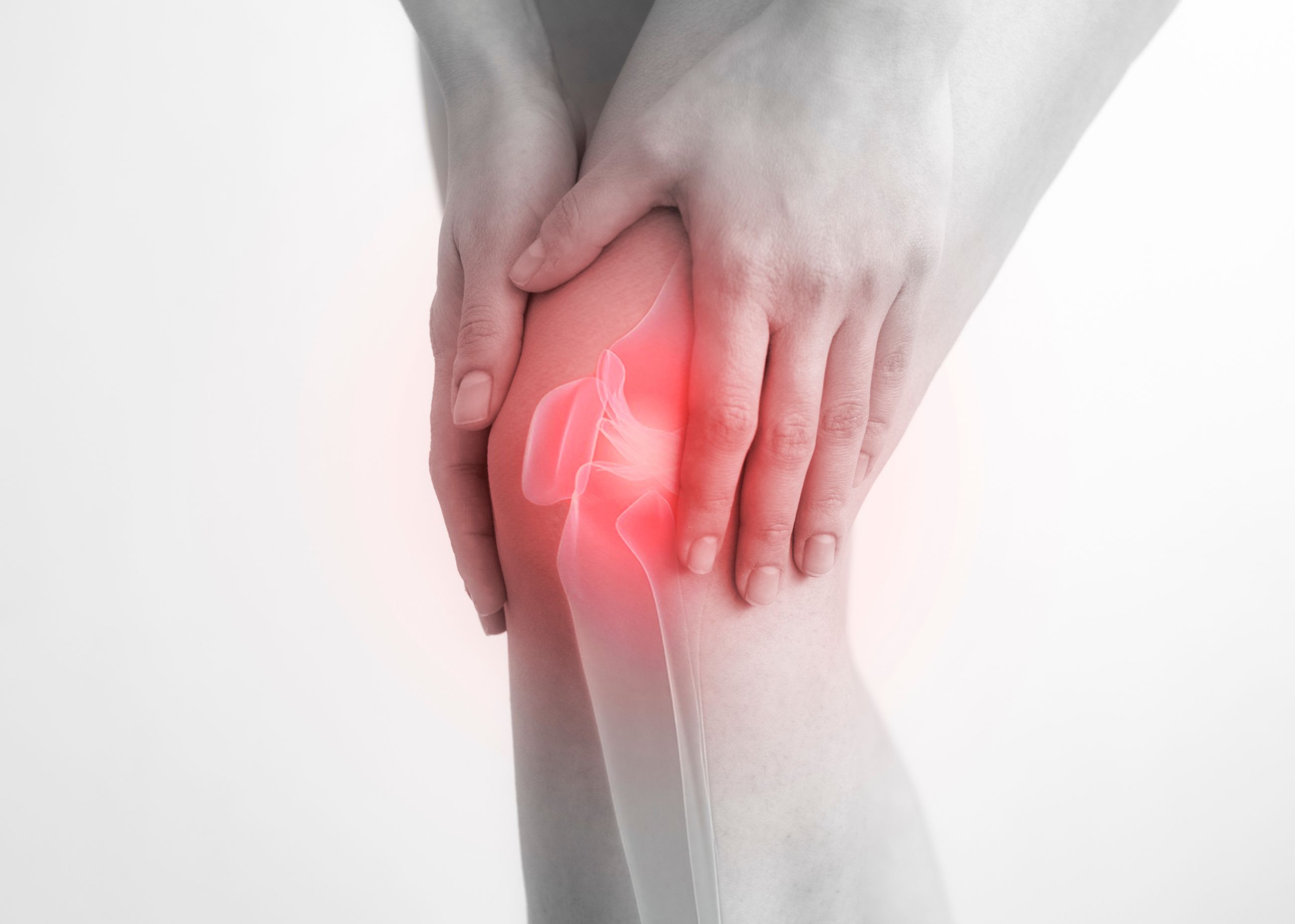
Для точной оценки состояния хрящевой ткани хондромаляцию надколенника классифицируют по четырём степеням тяжести, что определяет характер поражения:
I степень: Незначительное размягчение хряща без заметных повреждений его структуры. Появляются первые признаки дегенеративных изменений в локальных зонах.
II степень: Появление микротрещин на поверхности хряща с распространением на внутренние слои тканей.
III степень: Глубокие трещины и эрозии, затрагивающие значительную часть хрящевой поверхности бедренной кости.
IV степень:Полное разрушение хряща и обнажение подлежащей кости, часто сопровождается признаками остеоартроза.
Причины хондромаляции
Основные факторы, которые могут привести к хондромаляции надколенника:
Травмы коленного сустава: Удары, падения или другие травмы могут повредить хрящ надколенника.
Неправильная биомеханика движения: Нарушения в положении и движении коленного сустава, такие как дисплазия надколенника или нарушение оси ноги, могут увеличивать нагрузку на хрящ.
Физическая перегрузка: Частые и интенсивные физические нагрузки, особенно связанные с бегом, прыжками и приседаниями, увеличивают риск развития хондромаляции.
Возрастные изменения: С возрастом хрящ теряет свою эластичность и способность восстанавливаться, что увеличивает вероятность повреждений.
Избыточный вес: Лишний вес повышает нагрузку на коленный сустав, ускоряя износ хрящевой ткани.
Симптомы хондромаляции надколенника
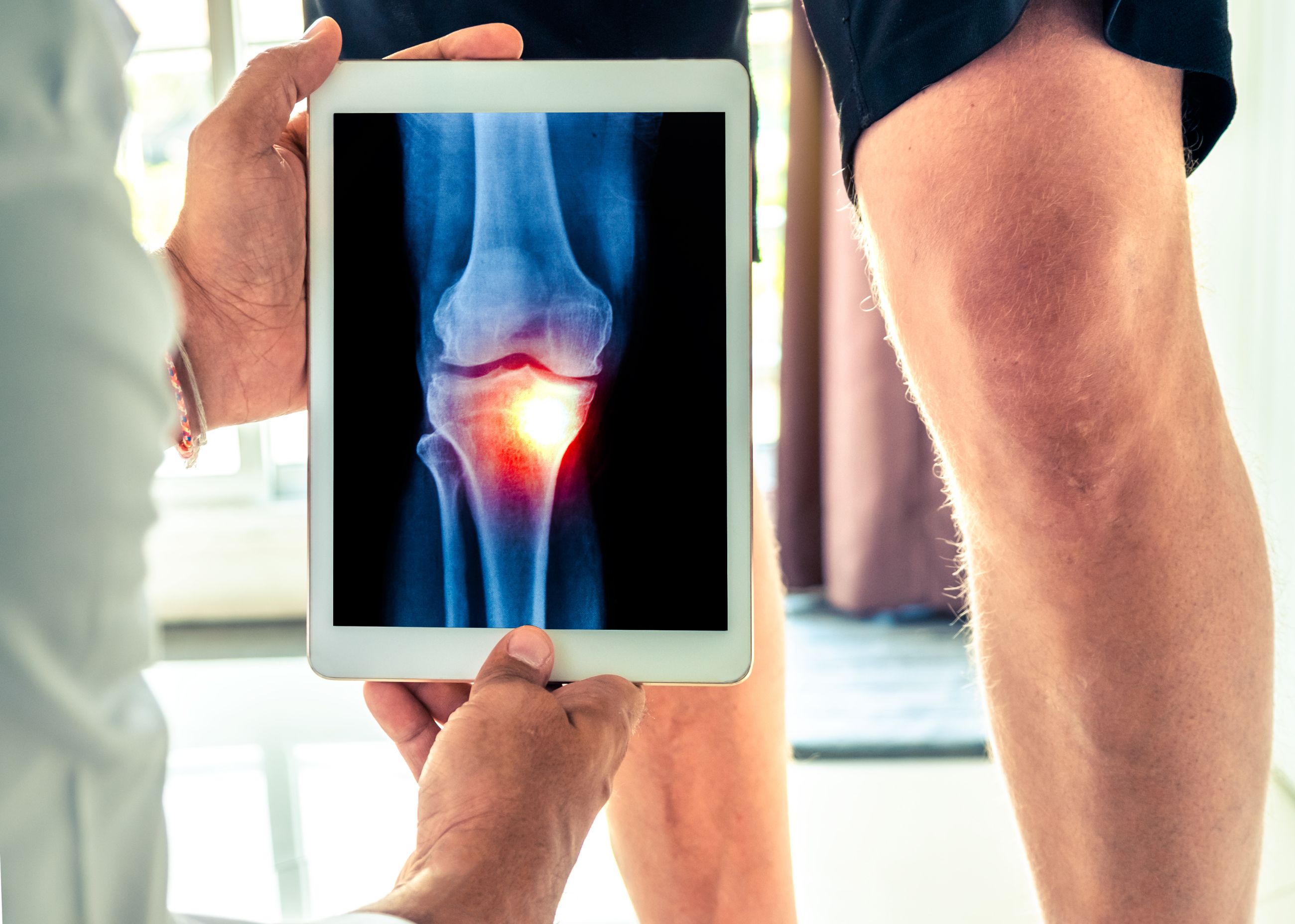
Основные клинические признаки заболевания включают:
Болевой синдром в передней части коленного сустава, особенно при подъеме по лестнице, приседании или после длительного сидения. Болевые ощущения усиливаются при ходьбе по неровной поверхности.Сильная боль может возникать даже при незначительных нагрузках на поздних стадиях болезни.
Хруст и скрипы в суставе при движении, что указывает на нарушение функции суставных поверхностей.
Отек колена, связанный с воспалением мягких тканей. Воспалительные процессы сопровождаются локальным повышением температуры.
Дискомфорт и снижение подвижности, ограничение амплитуды движений. Первые симптомы появляются постепенно и носят нарастающий характер.
Важно: При появлении первых признаков заболевания рекомендуется записаться на прием к врачу-ортопеду для своевременной диагностики.
Диагностика хондромаляции
Для постановки точного диагноза необходимо пройти комплексное обследование. Ортопед или травматолог в медицинском центре использует следующие инструментальные методы:
- Клиническое обследование:Включает осмотр колена, пальпацию надколенника, проведение функциональных тестов, направленных на выявление боли и ограничений в движении. Специалист проводит оценку степени поражения.
- Магнитно-резонансная томография (МРТ): Является одним из самых информативных методов, позволяющих визуализировать хрящ и оценить степень его повреждения в зоне надколенника.
- Рентгенография: Позволяет выявить изменения в костной ткани и установить наличие других патологий сустава, признаки артроза.
- УЗИ (ультразвуковая диагностика): Современный неинвазивный метод визуализации мягких тканей и внутрисуставных структур.
- Компьютерная томография: Используется для детальной оценки костных структур.
- Анализ синовиальной жидкости: В некоторых случаях может потребоваться лабораторное исследование.
- Артроскопия: Это минимально инвазивное исследование, при котором хирург с помощью современного оборудования осматривает сустав изнутри. Артроскопия может использоваться как диагностический, так и лечебный метод.
При появлении симптомов важно обратиться к специалисту для точной диагностики и составления индивидуального плана лечения.
Запись на диагностику: Вы можете записаться онлайн на обследование через форму на нашем сайте или позвонить по указанному телефону.
Наши специалисты
Отделение ортопедии и травматологии нашей клиники в Москве укомплектовано высококвалифицированными врачами:
- Врачи высшей категории со стажем работы более 15 лет
- Специалисты, которые регулярно повышают квалификацию и занимаются научной деятельностью
- Кандидаты медицинских наук
- Врачи, которые принимают участие в российских и международных конференциях
Доктора— ведущие ортопеды-травматологи нашей клиники, врачи высшей категории. Стаж работы — более 20 лет. Специализируются на лечении заболеваний и травм коленного сустава.
Читайте отзывы наших пациентов на сайте клиники, чтобы получить больше информации о работе специалистов.
Лечение хондромаляции
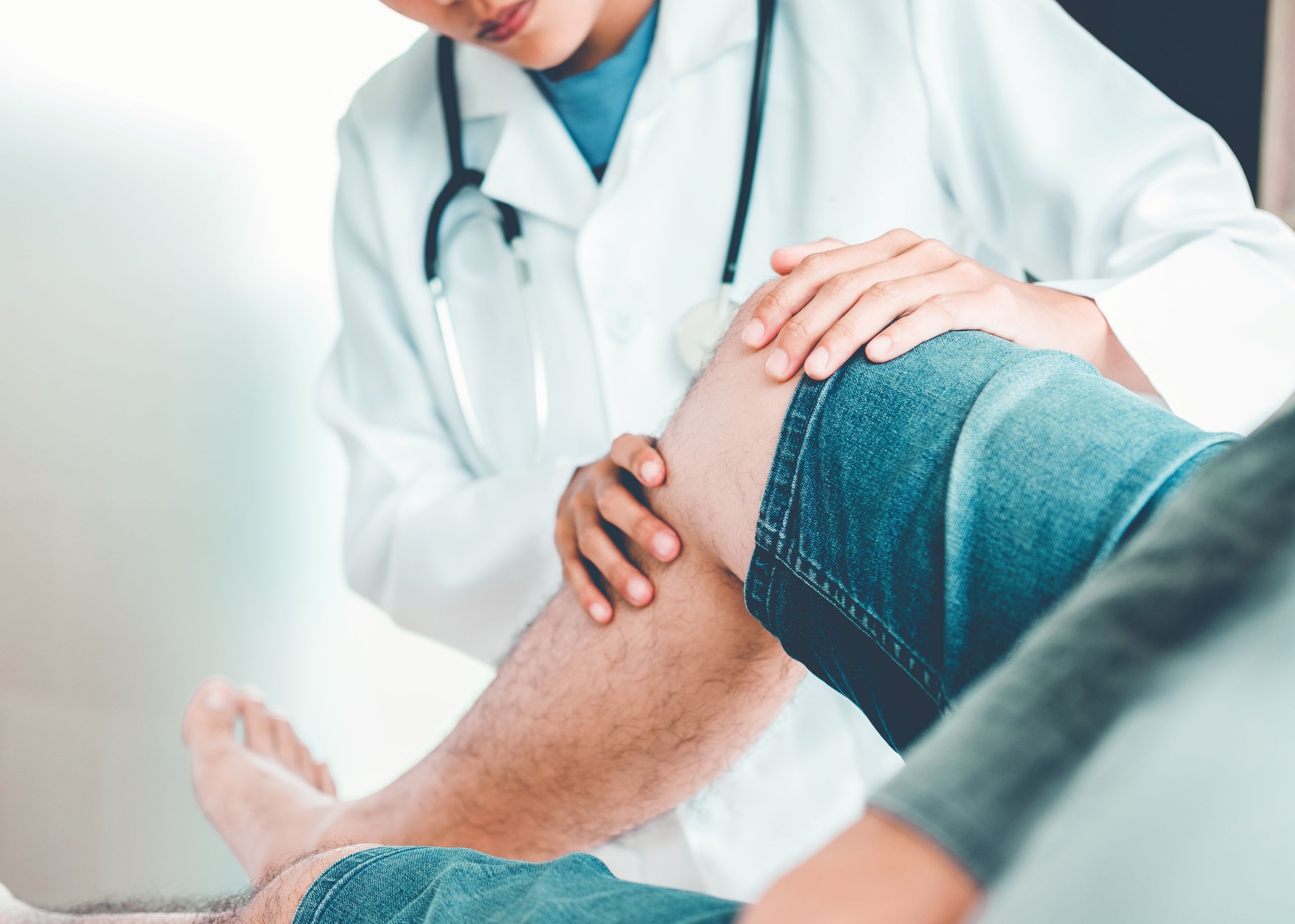
Выбор лечения зависит от степени повреждения хряща и тяжести симптомов. Специалисты медицинского центра разрабатывают индивидуальную программу терапии. Мы лечим хондромаляцию надколенника на всех стадиях заболевания, используя современные протоколы лечения.
Консервативное лечение
На ранних стадиях хондромаляции рекомендуется комплексный подход:
Физиотерапия и ЛФК: Комплекс упражнений лечебной физкультуры, направленных на укрепление мышц бедра и улучшение стабильности коленного сустава. Особое внимание уделяется тренировке квадрицепса, так как его слабость может усугубить нагрузку на хрящ надколенника. Занятия проводятся под контролем специалиста.
Медикаментозное лечение:Назначаются нестероидные противовоспалительные средства (НПВС) для уменьшения боли и воспаления. Препараты подбираются с учетом особенностей организма пациента.
Внутрисуставные инъекции гиалуроновой кислоты: Гиалуронат улучшает смазочные свойства синовиальной жидкости, снижая трение и нагрузку на хрящ. Процедуру проводит опытный специалист в условиях медицинского центра.
Мануальная терапия: Специальные техники для улучшения биомеханики сустава и снижения болевого синдрома.
Модификация активности: Уменьшение физической нагрузки и временный отказ от интенсивных занятий спортом. Правило ограничения нагрузок помогает предотвратить прогрессирование патологического процесса.
Хирургическое лечение
Если консервативная терапия не приносит облегчения в течение нескольких месяцев, врач может предложить хирургическое вмешательство с применением современных методик.
Виды операций
Артроскопическая санация: В ходе минимально инвазивной операции хирург удаляет поврежденные участки хряща и сглаживает поверхность надколенника. Используется современное оборудование высокой точности.
Микрофрактурирование: Процедура, при которой хирург создает небольшие отверстия в кости, чтобы стимулировать рост нового хряща и восстановление тканей.
Остеотомия: Хирургическая коррекция оси ноги для равномерного распределения нагрузки на сустав, что уменьшает давление на поврежденный хрящ бедренной кости.
Трансплантация хряща (пластика): В некоторых случаях может быть использована имплантация хрящевых клеток, чтобы восстановить поврежденный участок сустава.
Стоимость хирургического лечения зависит от типа операции и объема вмешательства. Подробные цены на услуги представлены на нашем сайте в разделе «Услуги» или уточняйте по телефону.
Противопоказания к хирургии
Противопоказаниями к хирургическим методам лечения могут быть:
- Острые инфекционные заболевания
- Тяжелые системные заболевания, такие как сердечно-сосудистая недостаточность или сахарный диабет
- Возрастные ограничения (возможности хирургического лечения ограничены у пожилых людей)
- Особенности состояния здоровья детей и беременных женщин
- Декомпенсированные формы хронических патологий
Возможные осложнения
Любое хирургическое вмешательство сопряжено с риском осложнений. Среди них:
- Инфекции в области сустава.
- Тромбообразование.
- Повреждения связок или нервов.
- Повторное разрушение хряща.
- Осложнения, связанные с наркозом.
Реабилитация
Реабилитация после хирургического лечения хондромаляции надколенника имеет ключевое значение для восстановления функции сустава и предотвращения повторного повреждения хряща. Программа восстановления разрабатывается индивидуально.
Ранний постоперационный период: Ограничение нагрузки на коленный сустав, использование костылей или ортезов для фиксации сустава. Время восстановления зависит от объема операции.
Лечебная физкультура (ЛФК): Проводится под наблюдением специалиста для восстановления силы и гибкости мышц, стабилизирующих коленный сустав. Специальные упражнения назначаются с учетом стадии реабилитации.
Физиотерапия: Используются современные методики для улучшения кровообращения и уменьшения отека тканей.
Мануальный массаж: Применяется для восстановления нормального тонуса мышц и улучшения трофики тканей.
Долгосрочное восстановление:Постепенное увеличение физической активности с акцентом на упражнения, направленные на предотвращение повторной травмы. В течение 6-12 месяцев пациент возвращается к нормальной активности, включая спортивную деятельность.
Профилактика рецидивов: Включает контроль массы тела, правильную технику выполнения упражнений, использование ортопедических стелек при необходимости.
Часто задаваемые вопросы
Можно ли вылечить хондромаляцию без операции? На ранних стадиях заболевания консервативное лечение дает хороший ответ и позволяет остановить прогрессирование болезни.
Сколько длится реабилитация после операции? Период восстановления составляет от 3 до 12 месяцев в зависимости от типа операции и индивидуальных особенностей пациента.
Больше вопросов? Получить развернутый ответ вы можете на консультации у врача или в разделе «Вопросы и ответы» на нашем сайте.
Преимущества лечения в нашей клинике
Почему пациенты выбирают нас:
- ✓ Опытные специалисты —врачи высшей категории со стажем работы более 15 лет
- ✓ Современное оборудование —используем новейшие методы диагностики и лечения
- ✓ Комплексный подход —от первичной консультации до полной реабилитации
- ✓ Лицензии и сертификаты —вся деятельность клиники лицензирована
- ✓ Удобное расположение —клиника находится в Москве с удобной транспортной доступностью
- ✓ Прозрачные цены —стоимость услуг фиксируется при первом приеме
Дополнительные направления: Помимо ортопедии и травматологии, в нашей клинике работают отделения неврологии и флебологии.
Как записаться на прием
Несколько способов записаться на консультацию:
- Позвонить по телефону — укажите удобную дату и время приема
- Оставить заявку онлайн — заполните форму на сайте, и мы перезвоним вам 1.Записаться через сайт — выберите специалиста и свободное время в онлайн-расписании
- Отправить заявку — напишите свое имя и контактный номер телефона
Первая консультация включает осмотр, функциональные тесты и составление плана обследования.
Запись на прием: Оставьте заявку на сайте или позвоните нам. Мы свяжемся с вами для подтверждения записи.
Дополнительная информация
Полезные материалы:
- Статьи о заболеваниях суставов в нашем блоге
- Новости медицины и акции клиники
- Отзывы пациентов о лечении
- Контакты и схема проезда к клинике *Карта сайта для быстрой навигации
Вакансии: Мы приглашаем к сотрудничеству опытных специалистов в области ортопедии, травматологии и смежных направлений медицины.
Заключение
Хондромаляция надколенника — это серьезное заболевание, требующее своевременной диагностики и правильного лечения под контролем квалифицированного специалиста (ортопеда или травматолога). Важно учитывать, что лечение должно быть комплексным и включать как консервативные методы, так и, при необходимости, хирургическое вмешательство с применением современных технологий.
При появлении первых признаков болевого синдрома в области коленного сустава необходимо обратиться в медицинский центр для прохождения обследования и получения квалифицированной медицинской помощи. Своевременная диагностика, эффективное лечение и полноценная реабилитация помогают пациентам избежать инвалидности, сохранить функции сустава и вернуть активность в повседневную жизнь.
Не откладывайте визит к врачу! Чем раньше начато лечение, тем лучше прогноз и короче период восстановления.