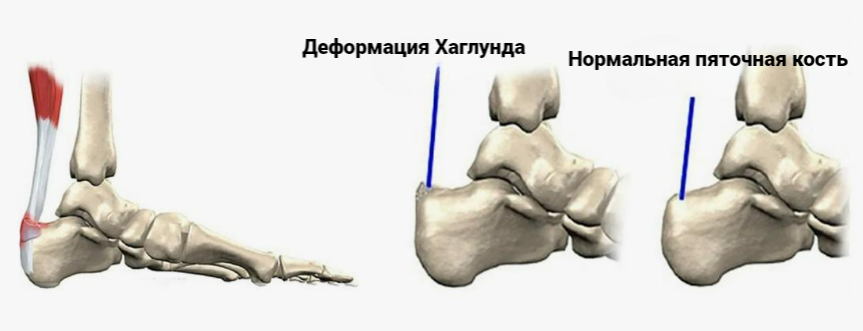
Деформация Хаглунда

Деформация Хаглунда: причины, симптомы и современные методы коррекции
Деформация Хаглунда представляет собой костный выступ на задней поверхности пяточной области. Это состояние может вызывать значительный дискомфорт и ограничивать функцию стопы. Деформация Хаглунда — это выраженный костный выступ в задней части пяточной зоны, который способен провоцировать воспаление и раздражение окружающих мягких тканей, включая ахиллово сухожилие и синовиальную сумку (бурсу). Данная патология встречается у людей разных возрастов, однако чаще диагностируется в возрасте 20–40 лет. Женщины сталкиваются с этим заболеванием чаще из-за привычки носить узкую обувь, особенно на каблуке. Длительное ношение неудобной обуви является одним из главных провоцирующих факторов.
Основные симптомы и клиническая картина
Деформации Хаглунда сопровождаются следующими проявлениями:
– Боль в области пятки — наиболее частый признак, усиливающийся при давлении обуви на заднюю часть стопы, а также при ходьбе и беге.
– Отечность — вокруг костного выступа нередко образуется отек мягких тканей.
– Покраснение — кожа над выступом может становиться красной и раздраженной; визуально это место напоминает шишку.
– Ограничение подвижности стопы — из-за болевого синдрома и отека человеку сложнее ходить, страдает голеностопный сустав.
– Образование мозолей — постоянное трение обуви вызывает появление твердых мозолей в области выступа.
Причины и предрасполагающие факторы
Деформации Хаглунда формируются из-за избыточного костного роста на задней поверхности пяточной зоны. На развитие болезни влияют:
– Наследственность: врожденная склонность к аномальному формированию костного выступа и особенностей строения стопы.
– Неправильная обувь: узкие модели с жестким задником, а также ношение туфель на высоком каблуке часто становятся главным провоцирующим фактором. Неудобная обувь ведет к хронической травматизации.
– Плоскостопие или высокий свод стопы: изменяют распределение нагрузки на пяточную область, что способствует росту костной ткани.
– Чрезмерная физическая активность: постоянные нагрузки, занятия спортом, могут раздражать ахиллово сухожилие, вызывая рост костного фрагмента.
– Травмы: повреждения пяточной зоны в анамнезе могут дать толчок к развитию деформации.
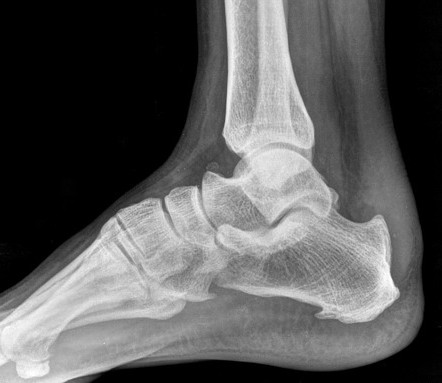
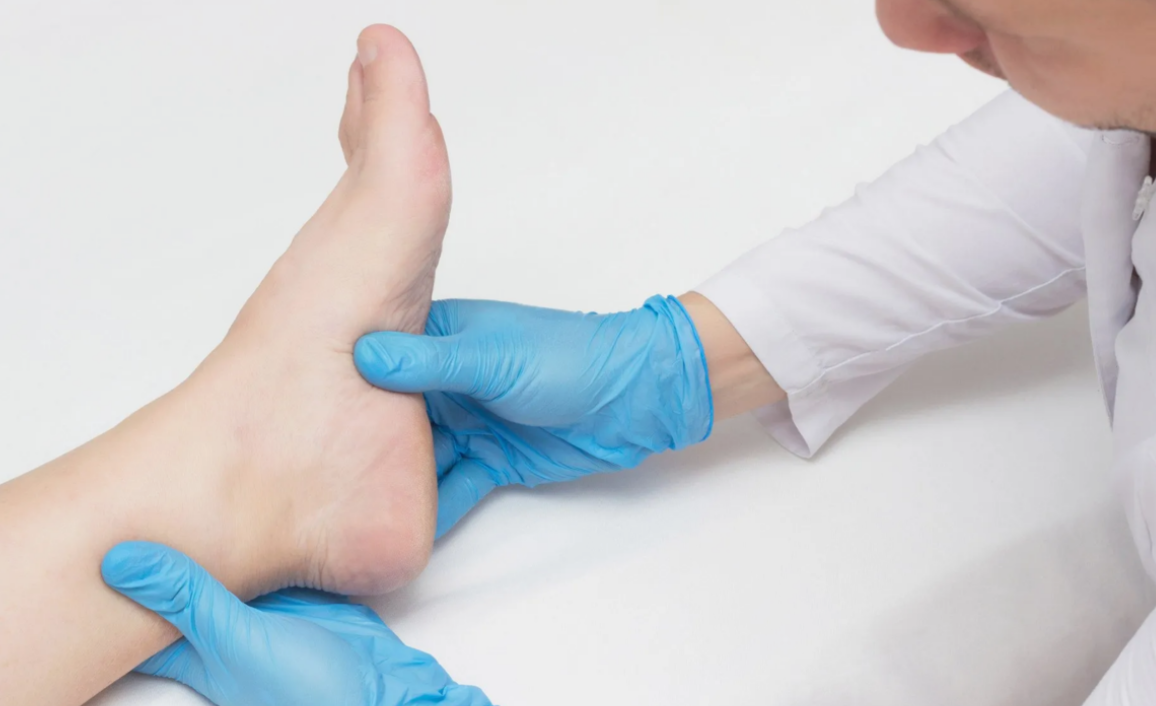
Диагностика
Диагностика деформации Хаглунда включает несколько этапов. Важно вовремя выявить болезнь, чтобы начать терапию:
– Сбор анамнеза и осмотр: травматолог или хирург оценивает состояние стопы, наличие боли, покраснения и выраженности выступа. Первичный прием включает пальпацию и функциональные тесты.
– Рентгенография: помогает оценить костный выступ, степень деформации и состояние пяточного бугра. Это необходимое исследование для постановки диагноза.
– МРТ: уточняет состояние ахиллова сухожилия и окружающих мягких тканей, позволяет выявить разрыв волокон или хроническую травму.
– УЗИ: используется для оценки воспалительных процессов, наличия жидкости в синовиальной сумке (бурсит) и состояния тканей пяточной зоны.
Хаглунда: методы коррекции
Коррекция направлена на уменьшение дискомфорта и предотвращение развития заболевания. То, как лечить патологию, зависит от стадии процесса и индивидуальных особенностей пациента. Основные способы улучшения состояния включают:
Консервативные меры
– Изменение обуви: использование моделей с мягким задником снижает давление на пяточную область. Применение специальной обуви с углублением под пятку.
– Ортопедические стельки: помогают перераспределить нагрузку на стопы, корригируя плоскостопие или другие нарушения.
– Медикаментозный подход: назначение нестероидных противовоспалительных препаратов (мазей, гелей, таблеток) для снятия воспаления и боли.
– Физиотерапевтические процедуры: воздействие различными методами (ударно-волновая терапия, лазер, магниты) помогает улучшить состояние ахиллова сухожилия и ускорить восстановление.
– Ледяные компрессы: уменьшают отечность и дискомфорт после нагрузок.
– Лечебная физкультура: специальные упражнения для растяжки и укрепления мышц голеностопа.
– Кинезиотейпирование: позволяет зафиксировать ткани в физиологичном положении, снижая трение.
Хирургическое вмешательство при выраженной деформации Хаглунда
Когда консервативные меры оказываются недостаточными и болезнь значительно влияет на качество жизни, врач-ортопед может рекомендовать оперативное лечение, направленное на удаление костного выступа. Операция проводится в условиях стационара. Процедура направлена на устранение костного образования, снижение давления на ахиллово сухожилие и улучшение функции стопы.
В зависимости от клинической картины, применяются две основные методики:
- Открытая операция: проводится через разрез для полного доступа к костному фрагменту.
- Эндоскопическая методика: малоинвазивное вмешательство, при котором инструменты вводятся через небольшие проколы. Период восстановления после такой операции проходит быстрее.
Иногда хирург корректирует пяточный участок с выполнением дополнительных пластик сухожилия. Реабилитация после операции требует времени и комплексного подхода, включая ЛФК и физиотерапию.
Заключение
Деформация Хаглунда способна значительно ограничивать активность и ухудшать качество жизни. Важную роль играют не только природа костного роста, но и факторы внешнего воздействия, включая выбор обуви и уровень нагрузки. Профилактика заключается в отказе от тесных туфель и контроле за здоровьем нижних конечностей.
Своевременное обращение к врачу и медицинский контроль позволяют подобрать эффективный способ коррекции. Чтобы узнать подробнее о методах лечения или записаться на прием к специалисту в наш медицинский центр, оставьте заявку на сайте. Наш персонал работает с пациентами всех возрастов — от детей до взрослых. Врачи центра имеют ученые степени и квалификационные категории Хотите узнать больше или записаться на прием? Оставьте свой номер телефона, и наш администратор свяжется с вами в ближайшее время для подбора удобного времени. Наша клиника имеет все необходимые лицензии и работает в соответствии с законодательством РФ.